আরেক রকম ● নবম বর্ষ একাদশ সংখ্যা ● ১-১৫ জুন, ২০২১ ● ১৬-৩১ জ্যৈষ্ঠ, ১৪২৮
প্রবন্ধ
ব্ল্যাক ফাঙ্গাস
স্বপন ভট্টাচার্য
ফাঙ্গাস, বাংলায় যাকে বলা হয় ছত্রাক, তা ভাইরাস বা ব্যাকটেরিয়ার মতই আমাদের অদেখা বা অল্প দেখা প্রতিবেশী। যে বাতাসে নিঃশ্বাস নিচ্ছি তাতে উড়ে বেড়াচ্ছে, ঘুরে বেড়াচ্ছে লক্ষ লক্ষ আণুবীক্ষণিক ছত্রাকরেণু। এদের মধ্যে কিছু যে আমাদের শরীরে বাসা বাঁধে তা আমরা সবাই নিজেদের অভিজ্ঞতা থেকে কমবেশি জানি।
দাদ, হাজা, চুলকুনি আছে বলেই না স্যালিকল বা বি-টেক্স মলমের গান আমরা প্রায় একশো বছর ধরে শুনে আসছি। ছত্রাকঘটিত সংক্রমণ যে কত ঘ্যানঘ্যানে তা যার হয়েছে সে চামড়ায় চামড়ায় জানে। একবার অতিথি হয়ে পাত পেড়ে বসলে শত ওষুধেও সারানো মুশকিল। এ তো গেল ত্বকে বা শরীরের উপরিতলে সংক্রমণের ব্যাপার। শরীরের ভিতরে হলে তা স্বাভাবিকভাবেই আরও মারাত্মক রকমের ঘাঁটি গেড়ে বসা জিনিস। একবার ঢুকে বাসা বানাতে পারলে তাকে সমূলে উৎপাটন রীতিমত কঠিন। তবে ব্যাকটেরিয়া বা ভাইরাস যে সব বিচিত্র উপায়ে আমাদের শরীরের প্রতিরোধব্যবস্থাকে বাইপাস করে ছত্রাক ততটা পারে না, তাই দেহের ভিতরে ছত্রাকঘটিত সংক্রমণ তুলনায় একটু কমই হয়। তবে এর একটা অন্য দিকও আছে। ভাইরাস অকোষীয় তাই কোষের ভিতরে ঢুকে পড়লে ওষুধ দিয়ে কোষকে বাঁচিয়ে রেখে ভাইরাসকে মারা যাবে এমন কৌশল খুব একটা আয়ত্ব করা যায় নি। ব্যাকটেরিয়া কোষীয় কিন্তু এদের কোষের প্রকৃতি প্রাণিকোষের মত নয়, গঠনে ও কাজে বেশ স্বতন্ত্র কাজেই আমাদের শরীরে ঢুকে পড়লেও দেহের কোষ বাঁচিয়ে রেখে এদের মারা যায় অ্যান্টিবায়োটিক দিয়ে। ছত্রাকের কোষের মূল গঠন প্রাণি বা উদ্ভিদকোষের মত হওয়ার দরুন এদেরও যাকে বলে বেছে বেছে মারা বেশ কঠিন ব্যাপার।
করোনাভাইরাসে আক্রান্ত রোগীর ছত্রাক-সংক্রমণ হবার সম্ভাবনা যে ব্যাপক তা সাধারণভাবে ভাবার কোন কারণ নেই তবে করোনার সংক্রমণে কাহিল মানবশরীরের অনাক্রম্যতা বা ইমিউনিটি যদি কোনো কোনো বিশেষ বিশেষ কারণে বিপর্যস্ত হয়ে পড়ে তাহলে কোভিড থেকে সেরে উঠলেও ছত্রাক মারাত্মক বিপদের উৎস হতে পারে। খবর পাওয়া যাচ্ছে ইতিমধ্যেই তা হয়েছে এবং নানাভাবে দোদুল্যমান স্বাস্থ্যব্যবস্থার পক্ষে তা এক নয়া মাথাব্যাথাও বটে।
আর এক নভেল?
না না তা নয়, নভেল করোনাভাইরাসের মত নভেল ফাঙ্গাস এটা নয়। এই মিউকর বা রাইজোপাস’কে উদ্ভিদবিদ্যার ছাত্রছাত্রীরা কার্যত প্রতিবেশী হিসাবে জানে। অনার্স কি পাসের প্রথম দু একটা প্র্যাকটিক্যাল ক্লাসে তাদের পরিচিতি ঘটে যায় এদের সঙ্গে। এ হেন মিউকর যা হয়ত ক্লাসরুমে নস্যির মত ঢুকেছে নাক দিয়ে ছাত্র শিক্ষক সবারই, পঞ্চাশ বছরের অভিজ্ঞতায় কোনোদিন কাউকে তার জন্য অসুস্থ হয়ে পড়তে দেখি নি। প্রশ্ন হল, এ রোগও কি কোভিডের মত নভেল অর্থাৎ হঠাৎ করে উদয় হল? উত্তর হল না, মোটেই তা নয়। সারা বিশ্বেই মিউকর জাতীয় ছত্রাকের প্রাদুর্ভাব আছে তবে আমাদের মত গ্রীষ্মপ্রধান দেশে যেখানে বাতাসে আর্দ্রতা বেশি সেখানে এরা সহজে জন্মায় পচা, গলা ফল ফলারি, রুটি ইত্যাদি খাদ্যদ্রব্যের উপর। মানবশরীর কোনোভাবেই এদের স্বাভাবিক বাসস্থান নয়। যে বিপুল পরিমাণে রেণু এরা উৎপাদন করে তা স্বাভাবিক বাতাস উড়িয়ে নিয়ে যায় দূরে দূরান্তরে। আমাদের পরিবেশে যে কোনো সময়েই এই রেণু ভাসমান অবস্থায় থাকে, চোখে পড়ে না এই যা। তাহলে মানুষের সঙ্গে প্রায় সহবাস করা এই ছত্রাক হঠাৎ হঠাৎ এমন মারাত্মক হয়ে বসে কি করে?
আসলে মানুষের স্বাভাবিক রোগ-প্রতিরোধক্ষমতা আদৌ ফ্যালনা জিনিস নয়, এমন অজস্র রেণু বা জীবাণুকে সে প্রতিদিন প্রতি মুহুর্তে লক্ষে লক্ষে মোকাবিলা করছে এবং তাদের অকেজো করে এই মহাশয় শরীরটিকে পাহারা দিচ্ছে। মুশকিল হয় তখন যখন এই প্রতিরোধক্ষমতা কমে যায়। যাদের ডায়বেটিস আছে, যারা এইডসে আক্রান্ত, যাদের ক্যান্সার চিকিৎসার প্রয়োজনেই প্রতিরোধক্ষমতা কমিয়ে রাখার দরকার পড়েছিল, যাদের অপারেশনের পরে বা চিকিৎসার জন্য আইসিইউ-অক্সিজেন- ভেন্টিলেশন দরকার পড়েছে তাদের এই রোগ হবার সম্ভাবনা বরাবরই ছিল, তবে তা হত কেবল বিরল ক্ষেত্রেই। হলে কিন্তু মৃত্যুহার, আমেরিকার সেন্ট্রাল ড্রাগ কাউন্সিল বলছে, ৫৪% অর্থাৎ একবার হলে অর্ধেকেরও বেশি লোককে বাঁচানো যাবে না। এই তো এ হেন মিউকর বা তার জাতভাইরা নাকি করোনা রোগীর নাকে, সাইনাসে এবং চোখে এমন সংক্রমণ ঘটাচ্ছে যে মস্তিষ্ক বাঁচাতে চোখ উপড়ে ফেলে দিতে হচ্ছে।
সে কথায় আসবো, তার আগে জীবাণুর ধরন সম্পর্কে দু চার কথা বলি। ব্ল্যাক ফাঙ্গাসজনিত রোগটার কেতাবী নাম হল মিউকরমাইকোসিস। ছত্রাক বা ফাঙ্গাস হল মৃতজীবী যারা অযৌন বা যৌনরেনু গঠন করে বংশবিস্তার করে থাকে। মিউকরমাইকোসিস রোগ সৃষ্টিকারী ছত্রাকগুলোকে সাধারণভাবে মোল্ড বলা হয়ে থাকে। এই বিশেষ মোল্ডগুলো মিউকরমাইসিটিস নামের একটা গ্রুপের অন্তর্গত। এদের মধ্যে সবচেয়ে সহজে মেলে মিউকর ও রাইজোপাস নামের দুটি ছত্রাক তবে এছাড়াও রাইজোমিউকর, কানিংহ্যামেল্লা, অ্যাবসিডিয়া ইত্যাদি নানারকম ছত্রাক সুযোগ পেলে এই রোগ সৃষ্টি করতে পারে। রোগ হিসেবে বেশ কয়েকরকম মিউকরমাইকোসিস শনাক্ত করা গিয়েছে। প্রধান কয়েকটা হলঃ
ক) রাইনোসেরিব্রাল যা হল নাসিকাসংযুক্ত করোটির অংশবিশেষের এবং মস্তিষ্কের সংক্রমণ।
খ) পালমোনারি, যা হল ফুসফুসের সংক্রমণ।
গ) গ্যাস্ট্রো-ইনটেস্টিনাল, যা হল পেটের সংক্রমণ।
ঘ) কিউটেনিয়াস, যা সাধারণত পোড়া চামড়ার মিউকরমাইকোসিস।
ঙ) ডেসিমিনেটেড অর্থাৎ রক্তের মাধ্যমে সারা শরীরের নানা অঙ্গ প্রত্যঙ্গে ছড়িয়ে পড়া মিউকরমাইকোসিস।
সুযোগসন্ধানী এবং অবাঞ্ছিত অতিথি
আপাতনিরীহ এই ছত্রাক হল সুযোগসন্ধানী জীবাণু অর্থাৎ সুযোগ পেলে খেল দেখায়। সুযোগ দ্বিবিধ হওয়া দরকার। এক, এমন শরীর যার প্রতিরোধক্ষমতা এত কমে গেছে বা ওষুধ দিয়ে কমানো হয়েছে চিকিৎসার তাগিদে আর দুই, এমন আধার যাতে শরীরের নাগাল পাবার আগে সবার আড়ালে সে বেড়ে উঠতে পারে। বাড়ি- ঘর- বায়ুতে-পরিবেশে এই সব ছত্রাকের অগণিত রেণু ভেসে বেড়াচ্ছে। আসছে কোথা থেকে? আসছে মাটি থেকে, পচন লেগেছে এমন ফল ফলারি ভাত রুটি পাউরুটি ইত্যাদি জানা অজানা অসংখ্য সূত্র থেকে, সুতরাং নেহাৎ বায়ুনিরুদ্ধ স্টেরিলাইজড কক্ষ না হলে বাতাসে ভাসমান ছত্রাকরেণুর সংস্পর্শ বাঁচানো মুশকিল এবং সেটা অপারেশন থিয়েটারের জন্য করা যৌক্তিক, বাড়িতে থাকার জন্য নয়। এ তো গেল গৃহবাসী রোগীর কথা কিন্তু হাসপাতালে ভর্তি সঙ্কটাপন্ন রোগীর এই সংক্রমণের সুযোগ কোথায়? আইসিইউ বা ভেন্টিলেটরে থাকা রোগীর অক্সিজেন টিউব, অক্সিজেন মাস্ক, হিউমিডিফায়ারের বাসি জল থেকে সব চেয়ে সহজে এই ছত্রাক প্রথমে নাকে এবং সেখান থেকে সাইনাসে বাসা বাঁধতে পারে।
চিত্র ১: হাসপাতাল থেকে বা বাড়িতে থেকে অক্সিজেন নেওয়া রোগীর প্রধান দুটো বিপদের উৎস -
(ক) অক্সিজেন মাস্ক:
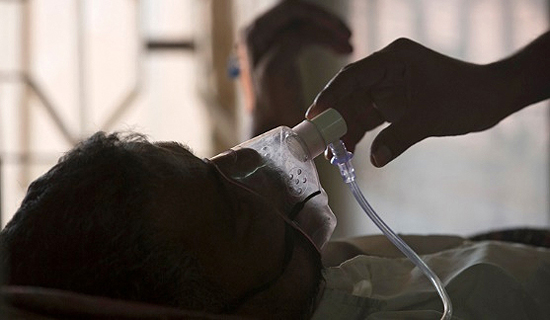
(খ) হিউমিডিফায়ার:

প্রতিরোধক্ষমতা তলানিতে নেমে যাওয়া করোনা রুগীর শরীর তা রুখতে না পারলে ছত্রাক পরম নিশ্চিন্ত আশ্রয় নেয় অক্ষিগোলকের পিছনে করোটির হাড়ে।প্রবল সংক্রমণ অতি দ্রুত একাধারে মস্তিষ্ক এবং ফুসফুসকে আক্রমণ করতে পারে এবং সময়ে শনাক্ত করে চিকিৎসা না করা গেলে মৃত্যু ডেকে আনে। মৃত্যু এড়ানো গেলেও দেরি হলে চোখ বাঁচানো মুশকিল হতে পারে। সাধারণত সংক্রমণের শুরুতে রাইনোসেরিব্রাল মিউকরমাইকোসিস অভিজ্ঞ নজরে ধরা পড়ে যদি অবহেলা করা না হয়। যেমন, অক্সিজেনের জন্য টিউবিং লাগানো রুগীর নাকের ব্রিজে ছত্রাকঘটিত কালো দাগ থেকে শনাক্ত করা যায় যে রুগী সংক্রমিত। তার থেকেই নাম ব্ল্যাক ফাঙ্গাস। তবে, খবরে প্রকাশ অক্সিজেন নিতে হয় নি এমন করোনা রুগীও এতে চোখ হারিয়েছেন।
প্রশ্ন হল কোভিডের সঙ্গে এ রোগের সত্যিই কি কোনো সম্পর্ক আছে? থাকলে তা ঠিক কী রকম? গত বছরেই, কোভিডের প্রথম ঢেউ চলাকালীন বিশ্বের নানা জায়গা থেকে বিশেষত তৃতীয় বিশ্বের দেশগুলি থেকে ব্ল্যাক ফাঙ্গাসের প্রাদুর্ভাবের খবর মিলেছিল। তখনই চিকিৎসা বিধানে কোভিড অ্যাসোসিয়েটেড মিউকরমাইকোসিস (CAM) বিষয়ে সতর্কতা জারি করা হয়েছিল। ভারতে কোভিড আক্রান্ত বা কোভিড থেকে সেরে ওঠা রোগীদের মধ্যে এ রোগ যথাযথভাবে চিন্তার কারণ হয়ে দাঁড়ালো এই দ্বিতীয় ঢেউয়ের সময়। লক্ষ করার বিষয় হল সেইসব কোভিড সংক্রমিতদের মধ্যেই এ রোগ বিশেষভাবে দেখা যাচ্ছে যাদের চিকিৎসার সময় স্টেরয়েড ব্যবহৃত হয়েছে এবং একই সঙ্গে যারা ডায়বেটিসে ভুগছেন তাদের মধ্যে। আজকাল বাড়িতেই চিকিৎসকের পরামর্শে অথবা নিজের ডাক্তারিতেই কোভিড সংক্রমিতের স্টেরয়েড চিকিৎসা চলছে। সাঙ্ঘাতিক ব্যাপার, তবে দোষ দেওয়া যায় না , আগে প্রাণে তো বাঁচতে হবে। তাঁদের সুস্থ হয়ে ওঠার আগে ও পরেও ব্ল্যাক ফাঙ্গাস বা মিউকরমাইকোসিসে আক্রান্ত হবার সম্ভাবনা উড়িয়ে দেওয়া যাবে না। এদের মধ্যে যারা ডায়াবেটিক তাদের ক্ষেত্রে বিশেষ সতর্কতা নেবার দরকার আছে। ডায়াবেটিক এবং স্টেরয়েড চিকিৎসার কোভিড রোগীর শরীরে রাইনোসেরিব্রাল মিউকরমাইকোসিস বা ব্ল্যাক ফাঙ্গাসের কয়েকটা লক্ষণ দেখে নেওয়া যাক।
অ্যাকটিভ/সেরে ওঠা/হাসপাতাল থেকে ডিসচার্জ হওয়া কোভিড রোগীর জন্যঃ
• প্রথম অবস্থায় নাক আটকানো থেকে শুরু করে কালচে-বাদামী বা রক্তমাখা নাসিকারস ও পুঁজ।
• মুখমন্ডলে ব্যথা, ফোলা এবং একটা অবশ ভাব।
• মাথা ধরা এবং কপালের সামনের দিকে ব্যাথা।
• দাঁত ও চোয়ালে ব্যথা, হঠাৎ গোড়ার দাঁত নড়তে শুরু করা।
• চোখে ব্যথা, ঘোলা দেখা অথবা ডাবল ভিশন। পরে চামড়ায় বা নাকের ব্রিজে কালো প্যাচ এবং স্থানিকভাবে চামড়ার উপরিভাগেই কোন কোন জায়গায় পচন দেখতে পাওয়া।
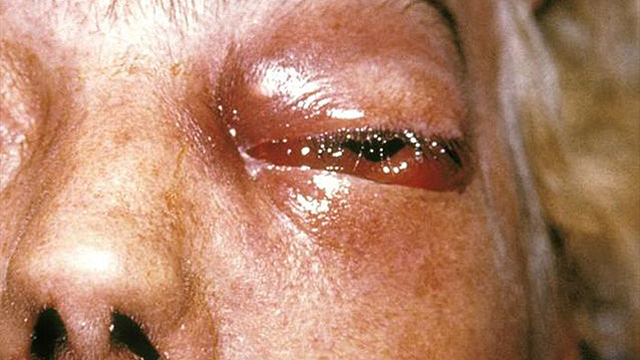
চিত্র ২:
(ক) আক্রান্তের নাকে, চোখের তলায় লালচে কালো দাগ নিশ্চিত লক্ষণ।

(খ) চোখে ছড়িয়ে পড়া সংক্রমণ।
পরের পর্যায়ে বা স্বতন্ত্রভাবে পালমোনারি বা ফুসফুসীয় মিউকরমাইকোসিসের প্রাদুর্ভাব চিনে নেওয়া যেতে পারে এইসব লক্ষণগুলো দেখেঃ
• ছত্রাক যদি ফুসফুসে পৌঁছে যায় তাহলে জ্বর, কাশি, বুকে ব্যাথা থেকে শুরু করে আবার নিশ্বাসে কষ্ট হওয়া। প্লিউরাল এফিউশন বা বুকে জল জমে যাওয়া এবং কফের সঙ্গে রক্ত উঠে আসা।
• সব থেকে গোলমেলে ব্যাপার হল সিটি স্ক্যান করে কোভিডে আক্রান্ত ফুসফুসের অবস্থার মধ্য থেকে ব্ল্যাক ফাঙ্গাসে আক্রান্ত ফুসফুসের ক্ষতি আলাদা করে চিনে উঠতে পারা। এখানে বলবার কথা এই যে, মিউকরমাইকোসিস যে একমাত্র ছত্রাকঘটিত রোগ যা কোভিড রোগীদের হচ্ছে তা কিন্তু নয়। গুরুতর সংক্রমণ অ্যাসপারজিলাস নামের ছত্রাক থেকেও হতে পারে যাকে বলে পালমোনারি অ্যাসপারজিলোসিস। অভিজ্ঞ চোখে ফুসফুসের সিটি স্ক্যানে এ দুয়ের মধ্যে পার্থক্য নির্ণয় করতে পারা ঠিকঠাক চিকিৎসার পূর্বশর্ত।
• এছাড়া কিছু বায়োকেমিক্যাল পরীক্ষা যেমন বিটা-গ্লুকান টেস্ট, গাল্যাক্টোম্যানান টেস্ট ইত্যাদির নেগেটিভ ফলাফল মিউকর সংক্রমণের শনাক্তকরণে কাজে লাগে।
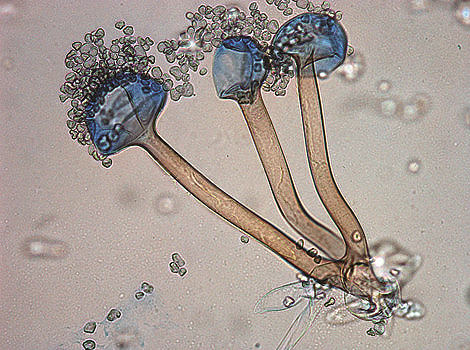
এই সব লক্ষণগুলোর মধ্যে এক বা একাধিক থাকলে তা হালকাভাবে নেওয়া যাবে না। এটা মেডিক্যাল ইমার্জেন্সি বলে ধরে নিয়ে নাক-কান-গলার বিশেষজ্ঞ ডাক্তারবাবুর পরামর্শ নিতে হবে। পরামর্শ নিতে হতে পারে ডেন্টিস্টের এবং প্রয়োজনবোধে পালমোনোলজিস্ট এবং শল্য চিকিৎসকের। রোগটা যে মিউকরমাইকোসিস বা ব্ল্যাক ফাঙ্গাসজনিত তা বোঝার জন্য এমআরআই বা ব্রঙ্কোস্কোপি করে আক্রান্ত অংশের রেডিওলজিক্যাল বা প্রত্যক্ষ প্রমাণ তো পাওয়া যায় বটেই তার সাথে সাথে আক্রান্ত অংশ থেকে নমুনা নিয়ে মাইক্রোস্কোপের তলায় মিউকর বা সমজাতীয় ছত্রাকের উপস্থিতি দেখে নেওয়া হল শরীরে বাসা বেঁধে বসা ব্ল্যাক ফাঙ্গাস শনাক্ত করার ও ল্যাবরেটারিতে পরিপোষক মাধ্যমে কালচার করার সহজ উপায়। মাইক্রোস্কোপে এদের চিনতে কোনো অসুবিধে হবার কথাই নয়। সুতোর মত আণুবীক্ষণিক দেহ এদের যার পোষাকী নাম হাইফা। সংক্রমণের উৎসস্থল থেকে হাইফা শাখান্বিত হয়ে কোষে-কোষান্তরে এবং রক্তসংবহনকারী শিরা-উপশিরা -রক্তজালিকায় অনুভূমিকভাবে ছড়িয়ে পড়ে। অযৌন পদ্ধতিতে বংশবৃদ্ধির সময় এই অনুভূমিক হাইফা থেকে তৈরি হয় বায়বীয় হাইফা যার মাথায় গজিয়ে ওঠে রেণুস্থলী। ফেটে গিয়ে এই রেণুস্থলী থেকে বেরিয়ে পড়ে হাজারে হাজারে অতিক্ষুদ্র এককোষী আণুবীক্ষণিক রেণু যারা নতুন নতুন কোষকলাকে আক্রমণ করে। ল্যাবরেটারিতে মাইক্রোস্কোপের তলায় শনাক্তকারী দেখে নেবেন অনুভূমিক ও বায়বীয় দু রকমের হাইফাই এবং অবশ্যই রেণুস্থলী ও রেণু (চিত্র ৩ দেখুন)।
চিত্র ৩: মাইক্রোস্কোপে দেখা ব্ল্যাক ফাঙ্গাস মিউকর (Mucor)-এর ছবি।
কোভিড রোগীর বিপদ বেশি কেন?
এই যখন অবস্থা তখন প্রশ্ন আসতেই পারে করোনা অতিমারির সঙ্গে ব্ল্যাক ফাঙ্গাসের সম্পর্ক ঠিক কোথায়?
আগেই বলেছি করোনা রোগীর মিউকরমাইকোসিস উপসর্গকে বলা হচ্ছে কোভিড অ্যাসোসিয়েটেড মিউকরমাইকোসিস (CAM)। কোভিডে আক্রান্ত ব্যক্তির ফুসফুস সংক্রামিত হলে এবং সংক্রমণের মাত্রা প্রশমিত না করা গেলে শরীরের সমস্যা যতটা না ভাইরাসের উপস্থিতির জন্য হয় তার থেকে বেশি হয় শরীরের নিজের প্রতিরোধব্যবস্থার অতিসক্রিয়তার কারণে। এর ফলে সাইটোকাইন নামক একটা রাসায়নিকের ক্ষরণ বাড়তে থাকে এবং বাড়তে বাড়তে যা হয় তাকে পরিভাষায় বলা হয় সাইটোকাইন ঝড় (cytokine storm)। এ ঝড় সামাল দিতে গেলে রোগীকে সময়মতো স্টেরয়েড ওষুধ দিতেই হয়। স্টেরয়েড ঝড় কমায় বটে কিন্তু একই সঙ্গে শরীরের প্রতিরোধব্যবস্থাকে অতিসক্রিয় অবস্থা থেকে অতিনিষ্ক্রিয় অবস্থায় নামিয়ে আনে। শরীরে আশ্রয় নেওয়া কিন্তু এতাবৎ ফণা নামিয়ে রাখা ব্যাকটেরিয়া ও ছত্রাক এই সুযোগের অপেক্ষায় থাকে। শরীর যখন স্টেরয়েডের প্রভাবে তার অস্ত্রশস্ত্র গুটিয়ে রেখেছে তখনই সক্রিয়তা শুরু হয় এদের এবং ব্ল্যাক ফাঙ্গাসেরও। কোভিড আক্রান্তদের মধ্যে যারা মধুমেহ রোগে ভোগেন তাদের শরীরের রোগ প্রতিরোধক্ষমতা এমনিতেই কমে, স্টেরয়েড চিকিৎসা এদের পক্ষে বিশেষ বিপজ্জনক হয়ে দাঁড়ায়। চিনি কোষের দরকার স্বাভাবিক কাজ করতে। সংক্রমিত দেহে তা যদি কোষ না পায় তাহলে কোষতন্ত্র দুর্বল হয়ে পড়বে আর সংক্রমণের সঙ্গে লড়বার ক্ষমতা হারাবে। এই শক্তি হারানো দেহ আর সব জীবাণুর মত ছত্রাকেরও বাসা বাঁধার জায়গা। ভারতের মত গ্রীষ্মপ্রধান দেশের পরিবেশ যেখানে আর্দ্রতার পরিমাণ বেশি সেটা এমনিতেই এই ছত্রাকের পছন্দের তার উপর অপরিচ্ছন্নতা এখানে নিয়ম, ব্যতিক্রম নয়। কোভিড এই দুর্বল স্বাস্থ্য পরিকাঠামোকে একেবারে উলঙ্গ করে ছেড়েছে। অপ্রতুল অক্সিজেন,অপ্রতুল ওষুধ এবং অনিয়ন্ত্রিতভাবে স্টেরয়েড প্রয়োগ এই অবস্থায় গোদের উপর বিষফোঁড়ার মত ব্ল্যাক ফাঙ্গাসকে সুযোগ করে দিয়েছে দুর্বল শরীরকে বাসা বানাতে দেবার। ফল হয়েছে এই যে স্বাভাবিকভাবে যে সংখ্যায় এই রোগী চেম্বারে পেয়ে থাকেন ডাক্তারবাবুরা, তার তুলনায় অনেক বেশি রোগী এখন আসছেন চোয়ালে ব্যথা, নড়ে যাওয়া দাঁত, সাইনাসের ব্যথা, চোখে কষ্ট, ডাবল ভিশন ইত্যাদি সিম্পটম নিয়ে। যারা আইসিইউ বা ভেন্টিলেশনে ছিলেন তাদের তো সংক্রমণের সম্ভাবনা আগেও ছিল ছাতা পড়া মাস্ক ও হিউমিডিফায়ারের বাসি দূষিত জল থেকে, কিন্তু যারা কোভিড থেকে সেরে উঠে বাড়ি চলে গেছেন তারা নতুন করে অসুস্থ হয়ে পড়ছেন ছত্রাকের আক্রমণে। রাজস্থানে এ লেখা লেখার আগে অবধি ৯০ টি মৃত্যু ঘটে গেছে ব্ল্যাক ফাঙ্গাসে । দেশের নানা প্রান্ত থেকে আরও খবর আসছে এবং এ শুধু শনাক্ত করার পরে খবর। অশনাক্তকৃত মৃত্যু যে আরও অনেক বেশি তা মনে করার কারণ আছে। ব্ল্যাক ফাঙ্গাস ভয়ংকরভাবে প্রাণঘাতী। নাকে চোখে সাইনাসে আবদ্ধ থাকলে অপারেশন করে চোখ বা চোয়াল বাদ দিয়েও ৪৬ শতাংশের প্রাণ বাঁচানো যায় না। ফুসফুসে পৌঁছালে মৃত্যুহার একশোয় ৭৫ জনের আর ছত্রাক রক্তে গেলে একশোয় ৪ জনকেও বাঁচানো যাবে না। বিপদটা যে যথার্থ তা স্বীকৃত হয়েছে এবং আইসিএমআর ব্ল্যাক ফাঙ্গাসঘটিত রোগকে মহামারি ঘোষণা করেছে। এতে কেবল পঞ্জিকরণ স্বতন্ত্র হতে পারে কিন্তু চিকিৎসার ব্যবস্থা কোথায়? চিকিৎসা যাতে না করতে হয় সে জন্য রোগী ও চিকিৎসক উভয় তরফেরই কিছু সতর্কতা প্রয়োজন।
চিত্র ৪: ব্ল্যাক ফাঙ্গাসের নিশ্চিত উৎস -
(ক) ছাতা পড়া লেবু

(খ) ছাতা পড়া রুটি

প্রিভেনশন ইজ বেটার দ্যান...
সতর্কতা আর কি ওই মাস্ক পরে থাকা ছাড়া? ঠিক, তবে বিপদ ওখানেই থাকতে পারে। আর্দ্র আবহাওয়ায় মাস্কে আপনার নিশ্বাস প্রশ্বাস থেকে একটা উপযোগী মাইক্রোক্লাইমেট তৈরি হয় মিউকর জন্মানোর। সুতরাং মাস্ক রোজ ধুয়ে ফেলুন সাবানে আর কয়েকবার ব্যবহারের পর ফেলে দিন। তবুও বাড়িতে সুস্থ হবার চেষ্টা করছেন যারা, তারাও কিছু সতর্কতা মানুন। এক, ঘর থেকে সমস্ত টবের গাছ সরিয়ে দিন কেননা এই ছত্রাকের স্বাভাবিক বাসস্থান মাটি। আর একা আছেন, আইসোলেশনে আছেন বলে আর যাই করুন বাগান করে সময় কাটাবেন না, মাটি, লতা-পাতা, সার এসব সেরে গেলে ঘাঁটাঘাঁটি করবেন আবার, এখন নয়। দুই, ঘরের মধ্যে রাখা ফল, লেবু ইত্যাদি পচতে দেবেন না, কালো হয়ে উঠছে এমন কোন ফল বা লেবু যেন করোনা রোগীর ( অন্যদেরও বা নয় কেন?) ধারে কাছে আনবেন না। তিন, জলের মগে, ফ্লাস্কে, রঙিন জলের বোতলে ছাতা পড়লে বোঝা যায় না সব সময়। স্বচ্ছ এবং পরিষ্কার জলে মুখ চোখ ধোবেন। বাসি জল অ্যাভয়েড করবেন। পরিচ্ছন্ন থাকবেন। বাতাসে ভাসমান স্পোর আটকাতে চাইলেও পারা যাবে না, কিন্তু ডেকে আনবেন না।
সাধারণ মানুষেরও কি সতর্কতা দরকার? সতর্ক হতে পারেন, আতঙ্কিত নয়। আমি জানি খবর পড়ে শুনে আতঙ্কিত হয়ে পড়েছেন কেউ কেউ, ইনডোর প্ল্যান্ট সরিয়ে ফেলেছেন, বাগান করা বন্ধ করেছেন। ভাবুন তো কৃষক যদি ব্ল্যাক ফাঙ্গাসের ভয়ে চাষ বন্ধ করে দেয় তাহলে মারির পরে তো দুর্ভিক্ষের মুখে পড়তে হবে! না না, একেবারেই বাগান করার সখে নাগাল পরাবেন না যদি আপনি কোভিড আক্রান্ত না হন এবং আপনার যদি স্টেরয়েড চিকিৎসা না হয়ে থাকে। ডায়াবেটিক এবং স্টেরয়েড চিকিৎসার কোভিড রোগী বরং শরীরে কয়েকটা লক্ষণের দিকে নজর রাখুন।
কোভিড রোগীর স্টেরয়েড চিকিৎসার ব্যাপারে ব্ল্যাক ফাঙ্গাসের প্রকোপ আটকানোর জন্য কিছু সতর্কতা ইতিপূর্বেই নথিভুক্ত হয়েছে। সেগুলি হলঃ
• সব সময় রক্তে চিনির পরিমাণ নিয়ন্ত্রণে আছে কিনা নজরে রাখা।
• কেবলমাত্র আবশ্যিক হলেই ডাক্তারবাবুর পরামর্শে স্টেরয়েড ব্যবহার। এক্ষেত্রে ডোজ এবং কতদিন ধরে দিতে হবে তা অবশ্যই চিকিৎসকের বিবেচনাসাপেক্ষ ব্যাপার।
• গিলে খাবার স্টেরয়েড বাড়িতে চিকিৎসা চলাকালীন খেলে ব্লাড সুগার চেক করতে থাকা উচিত।
• রোগীকে হাসপাতাল থেকে ছুটি দেবার সময় চিকিৎসক অবশ্যই পই পই করে বুঝিয়ে দেবেন মিউকরমাইকোসিসের লক্ষণগুলি সম্পর্কে যাতে তিনি সন্দেহ হলেই পরামর্শ চাইতে দেরি না করে ফেলেন। দেরি এ রোগের প্রধান শত্রু।
• সেরে উঠে থাকলেও মাস্ক পরুন। ইমারত বানানোর কাজ চলছে এমন জায়গা, ফল-ফলারি পচে যাচ্ছে এমন জায়গা, স্যাঁতসেঁতে জায়গা ইত্যাদি এড়িয়ে চলুন।
• যে অক্সিজেন দিতে হচ্ছে সেটাও পুরোপুরি শুদ্ধ নয় এই অতিমারিকালে। বাণিজ্যিক অক্সিজেনকে এখন ব্যবহার করা হচ্ছে প্রাণদায়ী অক্সিজেন হিসাবে এবং এই অক্সিজেনের শুদ্ধতা মেডিক্যাল অক্সিজেনের মত নয়। সেটাও একটা সূত্র হতেই পারে যেখান থেকে শরীরে ছত্রাক ঢুকছে।
চিকিৎসা
ছত্রাকের জন্য অ্যান্টিবায়োটিক বেশি নেই। মিউকরের জন্য অ্যাম্ফোটেরিসিন-বি ইনজেকশন ঠিক সময়ে কাজের হতে পারে, তবে সে নাকি ভীষণ দামি ওষুধ। অ্যাম্ফোটেরিসিন-বি কয়েক রকম হয় তবে এর মধ্যে লাইপোজোমাল L-AmB সবচেয়ে কার্যকর আর সেই কারণেই সবচেয়ে দামি। অন্যথায় একটু কমদামি অ্যাম্ফোটেরিসিন-বি ডিঅক্সিকোলেট D-AmB দিয়ে কাজ চালাতে হয়, যদি তাও পাওয়া যায়। মানুষের প্রাণসংকট হল ওষুধ কোম্পানি থেকে ওষুধের কালোবাজারি-সবার জপমালা।মহামারি ঘোষিত হবার সঙ্গে সঙ্গে এ ওষুধ যে বাজার থেকে উধাও হবে তা বলাই বাহুল্য। সুতরাং ওষুধ পেলে এবং দামে পোষাতে পারলে একমাত্র ফলদায়ী চিকিৎসা এটাই। এর কিছু সাইড এফেক্ট আছে তাই চিকিৎসা চলাকালীন সময়ে প্রস্রাব ও রক্তে পটাসিয়াম লেভেল নজরে রাখতে হয়। এছাড়া কেউ কেউ অ্যাম্ফোটেরিসিন-বি অ্যালার্জিতে ভুগতে পারেন, তাদের জন্য বিকল্প পোসাকোনাজল জাতীয় অ্যান্টিফাঙ্গাল দিয়ে চিকিৎসা করতে হয়। তবে দুঃখের কথা বেশির ভাগ সময়ে দেরি হয়ে যাবার জন্য অপারেশন করে ফাঙ্গাসকে গোড়া থেকে উপড়ে ফেলতে হয়। আমাদের দেশে তেমন দক্ষ অকিউলোপ্লাস্টিক সার্জেন কমই আছেন যিনি চোখ বাদ দিলেও বা সাইনাসে অস্ত্রপ্রচার করলেও ওই গোড়া থেকে উপড়ে ফেলার কাজটা সফলভাবে করতে পারবেন, সুতরাং লাইপোজোমাল L-AmB ওষুধটি দেশে আরও বেশি পরিমাণে উৎপাদিত হওয়া দরকার, দাম কমানো দরকার এবং সরবরাহ নিশ্চিত করা দরকার।
শেষে বলি এসব সতর্কতা আতঙ্কিত করার জন্য নয়। কোভিডে আক্রান্ত বা সেরে ওঠা রোগী বিশেষ করে যার সুগার আছে তার নিজেকে বোঝার জন্য। এ যাত্রায় বুঝেছি আপনা হাত জগন্নাথ, ডাক্তার হয়তো আপনাকে ছুঁয়েও দেখবে না। তাই এমন রোগী নিজের দিকে একটু বাড়তি নজর দিন এবং কোনরকম অস্বাভাবিকতা বুঝলে দেরি না করে ডাক্তার দেখান। আপনার যদি স্টেরয়েড চিকিৎসা হয়ে থাকে, অক্সিজেন সাপোর্ট নিয়ে থাকেন এবং যদি রক্তে চিনির সমস্যা থাকে তাহলে বাড়ি চলে আসার তিন/চার সপ্তাহ পরেও যদি বর্ণিত লক্ষণগুলোর একটাও দেখেন তাহলে দেরি না করে ডাক্তারের পরামর্শ নিন। এর চিকিৎসা আছে সুতরাং ভয় পাবেন না এবং সরকার যখন জাতীয় বিপর্যয় ঘোষণা করেইছে তখন চিকিৎসার এবং ওষুধ জোগান দেবার দায়িত্ব সরকারকেই নিতে হবে এই দাবি তুলুন সব মহল থেকে।
তথ্যসূত্রঃ
১। https://www.cdc.gov/fungal/diseases/mucormycosis/index.html#:~:text=Mucormycosis%20(previously%20called%20zygomycosis)%20is,to%20fight%20germs%20and%20sickness
২। Global guidelines for the diagnosis & management of mucormycosis. Lancet Infect Dis. 2019.19.e405-e421

